Ein Schlaganfall kann das Leben von einem Moment auf den nächsten grundlegend verändern. In diesem Beitrag stellen wir Cochrane-Evidenz zu möglichen Therapiemaßnahmen nach einem Schlagfall vor – und ein paar Tipps aus der deutschen Leitlinie, damit es erst gar nicht so weit kommt.
Wer letztes Jahr die satirische Tragikomödie „Triangle of Sadness“ gesehen hat, dem ist – neben einem ausgezeichneten gesellschaftskritischen Kunstwerk der Filmgeschichte – das Krankheitsbild des Schlaganfalls bereits bekannt. Iris Berben verkörpert hier eine Industriellengattin, die nach einem Schlaganfall halbseitig gelähmt ist und nur über den Halbsatz „In den Wolken…“ kommunizieren kann. Obwohl sich ihr Umfeld aufmerksam um sie kümmert, gelingt ihr die Bewältigung des Alltags nur schwer. Das ist ein fiktives, aber durchaus realistisches Beispiel für einen Krankheitsverlauf nach Schlaganfall. In diesem Blogartikel wollen wir uns genauer ansehen, wie es zu Schlaganfällen kommt, welche Behandlungsmöglichkeiten es gibt und man die Wahrscheinlichkeit senken kann, einen Schlaganfall zu erleiden.
Schlaganfall – keine Seltenheit
Schätzungen zufolge erleiden allein in Deutschland jährlich rund 270.000 Menschen einen Schlaganfall – genaue Zahlen gibt es nicht, denn Schlaganfälle unterscheiden sich sehr in ihrer Ausprägung, vom kleinen, symptomlosen oder „stummen“ Schlaganfall bis zum sofort tödlichen Hirninfarkt. Die meisten Betroffenen überleben einen Schlaganfall, jedoch bleiben Symptome wie Lähmungen oder Sprach-, Schluck- und Sehstörungen nach anfänglicher Besserung oft lebenslang bestehen. In Deutschland leben deshalb rund 700.000 Menschen mit einer schlaganfallbedingten Behinderung.
Wie kommt es zu einem Schlaganfall?
Grundsätzlich unterscheidet man zwischen dem ischämischen Schlaganfall und dem hämorrhagischen Schlaganfall. Eine Ischämie bedeutet eine akute Unterversorgung des Hirngewebes mit Sauerstoff, oftmals aufgrund eines Verschlusses eines Hirngefäßes durch ein Blutgerinnsel. Eine Hämorrhagie wiederum beschreibt eine Einblutung in das Hirngewebe, meist durch eine traumatische Verletzung eines Hirngefäßes. Da die ischämische Form mit 80 – 85 % aller Schlaganfälle sehr viel häufiger ist, beschränken wir uns in diesem Artikel auf diese Variante.
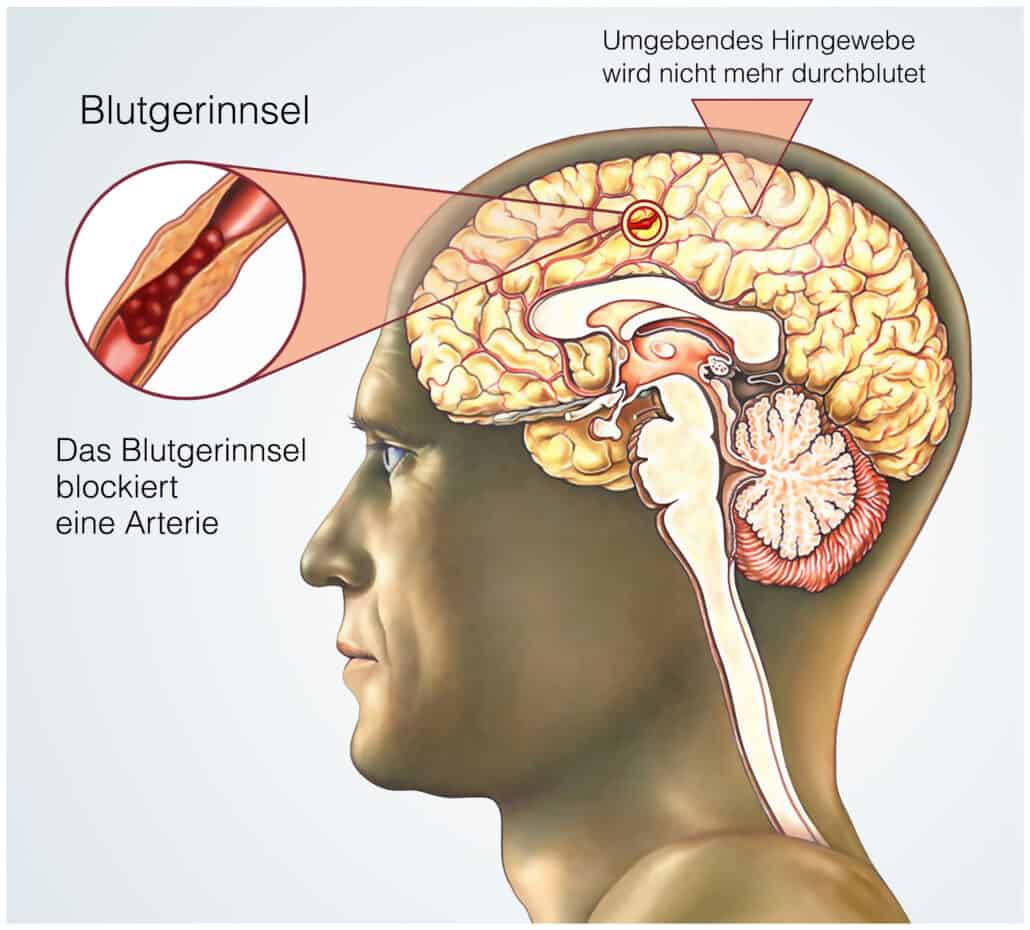
Risikofaktoren
Die Risikofaktoren für einen Schlaganfall sind vielfältig. Zu den wichtigsten Risikofaktoren zählen einerseits Herzerkrankungen, wie das Vorhofflimmern, bei dem leicht ein Blutgerinnsel entstehen und vom Herz in ein Hirngefäß gelangen und dieses verschließen kann. Das beteiligte Hirngebiet kann durch den folgenden Sauerstoffmangel Schaden nehmen.
Anderseits gibt es kardiovaskuläre (Herz-Kreislauf) Faktoren, wie eine arterielle Hypertonie (Bluthochdruck), die sich durch einen gesünderen Lebensstil oder Medikamente beeinflussen lassen. So zeigt ein Cochrane Review aus dem Jahr 2018, dass eine blutdrucksenkende Behandlung von Schlaganfallpatient*innen das Risiko für einen erneuten Schlaganfall wahrscheinlich um rund 20 Prozent senkt.
Zu den weniger erfreulichen, weil nicht behandelbaren Risikofaktoren gehört das männliche Geschlecht: Männer haben ein 30 % höheres Risiko für einen Schlaganfall im Vergleich zu Frauen. Auch mit höherem Alter (ab dem 55. Lebensjahr) verdoppelt sich das Schlaganfall-Risiko ungefähr alle 10 Jahre.
Woran erkenne ich einen Schlaganfall?
Die Symptome eines akuten Schlaganfalls können recht unterschiedlich sein, je nachdem welche Hirnregion in welchem Umfang davon betroffen ist. Das erschwert Angehörigen oft die schnelle korrekte Erkennung, von der viel abhängt. Helfen kann da die sogenannte FAST-Regel (siehe Abbildung).
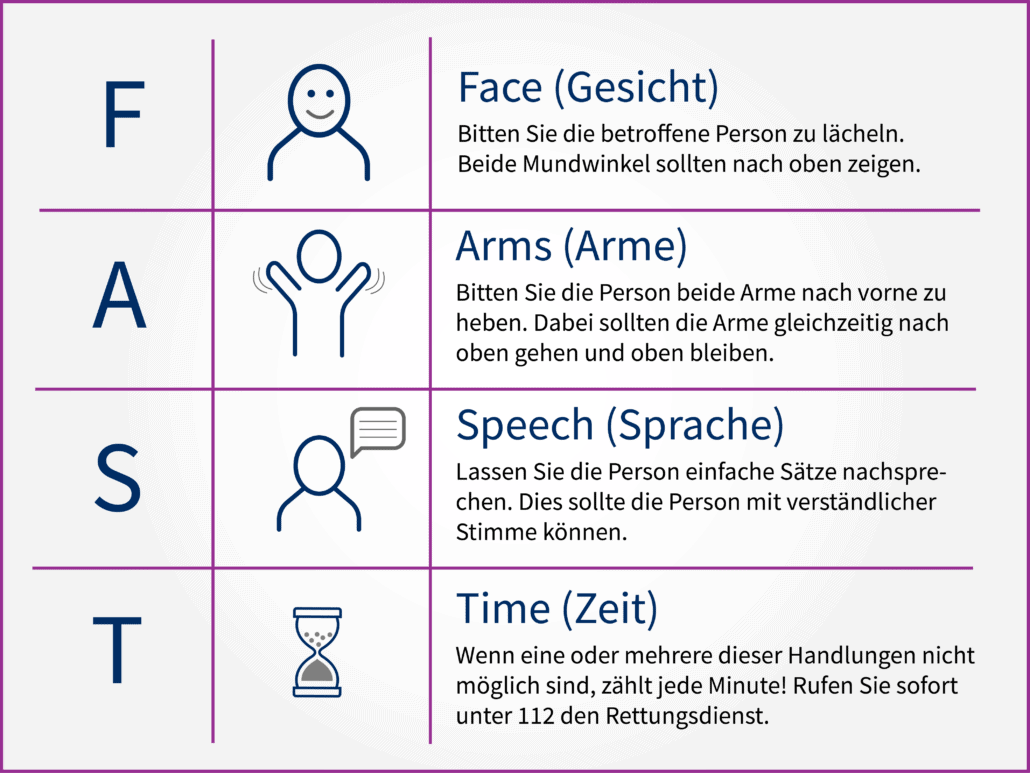
Die FAST-Regel deckt die häufigsten neurologischen Symptome eines Schlaganfalls ab: Lähmungserscheinungen, Gefühlsstörungen, Sprach- und Sehstörungen, aber auch Bewusstseinseintrübungen oder Schwindel. Charakteristisch ist hierbei der plötzliche Beginn innerhalb von Sekunden.
Wie wird ein Schlaganfall behandelt?
Die Maxime bei der Behandlung eines Schlaganfalls lautet: „Time is Brain!“ („Zeit ist Hirn!“) – jeder Schlaganfall ist ein Notfall, bei dem jede Minute zählt. Denn in den ersten Stunden eines durchschnittlich schweren, unbehandelten Schlaganfalls gehen im Schnitt 1,9 Millionen Nervenzellen pro Minute zugrunde. Mit einer schnellen Akutbehandlung lässt sich oft noch ein großer Teil der betroffenen Hirngebiete retten, die sonst an Sauerstoffmangel unwiederbringlich zugrunde gehen.
Nach der Akutbehandlung im einem spezialisierten Schlaganfall-Zentrum findet die weitere Frühversorgung in einer organisierten stationären Versorgung (einer sogenannten Stroke-Unit) statt. Hier erfolgt eine kontinuierliche Überwachung der Vitalparameter wie Herzfrequenz, Blutdruck, Atemfrequenz oder des neurologischen Befundes. Dass Patient*innen nach Schlaganfall tatsächlich von einer solchen Überwachung profitieren, zeigt eine kürzlich erschiene Cochrane-Netzwerk-Metaanalyse. Demnach ist die Wahrscheinlichkeit für Patient*innen in Stroke Units höher, nach 12 Monaten noch am Leben zu sein, zu Hause zu leben und in ihren Alltagsaktivitäten unabhängiger von Hilfe zu sein.
Reha: Auf die Mitarbeit kommt es an
Mitunter entscheidend für den Krankheitsverlauf nach einem Schlaganfall ist eine strukturierte Nachbehandlung (Rehabilitation, kurz: Reha). Diese kann sowohl in einer stationären Rehabilitationseinrichtung als auch im ambulanten Umfeld gemacht werden.
Im Folgenden wollen wir einen groben Überblick über mögliche Therapiemaßnahmen in einem solchen Reha-Programm geben, die mithilfe von Cochrane Reviews auf deren wissenschaftliche Substanz untersucht wurden. Für sie alle gilt: Je engagierter die Mitarbeit der Patient*innen, desto größer die Chance auf Erfolg.
1. Motorische Beeinträchtigungen
Ein Gruppen-Zirkeltraining stellt wahrscheinlich eine effektive und sichere Maßnahme zur Förderung der motorischen Fähigkeiten und des Gleichgewichts dar (moderate Vertrauenswürdigkeit der Evidenz nach GRADE). Genaueres dazu in einem älteren WwW-Blogbeitrag.
Vergleichbare gute Evidenz fand ein Cochrane-Review für die sogenannte Spiegel-Therapie. Dabei wird zwischen den Armen oder Beinen ein Spiegel so platziert, dass die Spiegelung des nicht‐betroffenen Arms oder Beins die Illusion einer normalen Bewegung der betroffenen Seite vermittelt. Diese Anordnung regt unterschiedliche Hirnregionen für Bewegung, Gefühl und Schmerz an. Patient*innen nach Schlagfall, die mit einer solchen Spiegeltherapie behandelt werden, profitierten dem Review zufolge von einer besseren motorischen Funktion, weniger Einschränkungen und einer verbesserten Durchführung alltäglicher Aktivitäten.

Auch ein mentales Training, bei dem man eine Handlung nur im Kopf übt, scheint zusätzlich zu einer körperlichen Reha-Behandlung positive Effekte auf Armfunktion und -bewegung zu haben. Das war das Ergebnis eines Cochrane Reviews, der dafür ebenfalls eine moderate Evidenzqualität feststellte.
2. Kognitive Beeinträchtigungen
Neben motorischen Symptomen können nach Schlaganfall auch kognitive Defizite wie Gedächtnis- oder Sprachstörungen auftreten, je nachdem welche Hirnregionen betroffen sind. Entsprechende Therapieangebote umfassen z. B. ein gezieltes Gedächtnistraining. Ein Cochrane Review fand Evidenz von moderater Vertrauenswürdigkeit für eine Verbesserung von Gedächtnisproblemen, Gedächtnistests und Stimmungsmessungen mithilfe dieser Gedächtnisrehabilitation. Unklar blieb jedoch, ob dies auch der Selbstständigkeit der Patient*innen im Alltag förderlich ist.
3. Psychische Beeinträchtigungen
Bis zu der Hälfte der Patient*innen leiden innerhalb des ersten Jahres nach einem nach Schlaganfall an Depressionen oder Angststörungen. Deshalb ist es wichtig, auf psychische Anzeichen zu achten und entsprechend professionelle Hilfe anzubieten. Ein aktueller Cochrane Review bewertet hier verschiedene Therapiemaßnahmen: Sowohl Medikamente als auch eine psychologische Behandlung schienen in der Metaanalyse den Anteil der Teilnehmenden mit Depressionen um bis zur Hälfte reduzieren. Allerdings ist die Evidenz für beide Therapiemaßnahmen von sehr geringer Vertrauenswürdigkeit, also noch mit sehr hoher Unsicherheit behaftet.
Für all diese Therapiemaßnahmen gilt, dass nicht die Quantität, sondern die Qualität der Behandlung die entscheidende Rolle spielt. So zeigt ein Cochrane Review aus dem Jahr 2021, dass die Verweildauer in der Rehabilitation nach einem Schlaganfall keine bzw. nur eine geringe Rolle dabei spielt, wie gut man später mit den Aktivitäten des täglichen Lebens zurecht kommt.
Vorbeugen ist besser, aber wie?
Genauso wichtig wie die Frage nach der besten Behandlung ist die nach Möglichkeiten der Vorsorge, damit ein Schlaganfall gar nicht erst auftritt. Die oft propagierte Antwort lautet: Gesunder Lebensstil. Doch was heißt das konkret? Dafür liefert die deutsche S3-Schlaganfall-Leitlinie gute Anhaltspunkte. Sie empfiehlt:
- Abwechslungsreiche mediterrane oder nordische Kost:
- reduzierte Salzaufnahme (<5g/Tag)
- Vermeidung zucker- und alkoholhaltiger Getränke
- Bevorzugung ungesättigter Fettsäuren
- Rauchstopp (Ob E-Zigaretten dabei helfen, haben wir erst kürzlich in WwW diskutiert.)
- Körpergewicht reduzieren (empfohlener BMI: 20 – 25 kg/m²)
- Regelmäßige Bewegung:
- täglich mind. 10 000 Schritte
- moderate körperliche Aktivität über mind. 30 Minuten fünfmal wöchentlich (mit ansteigendem Puls und Wärmegefühl)
Nicht zu vergessen ist darüber hinaus der enge Kontakt zum Kardiologen, falls Vorerkrankungen am Herzen bestehen.
Ein allgemeingültiges Rezept gibt es hier natürlich nicht. Wer sich an den oben genannten Empfehlungen orientiert, hat aber sicherlich gute Chancen, den Weg „in die Wolken“ um das ein oder andere gesunde Lebensjahr nach hinten verschieben.
Text: Dr. Timo Brugger